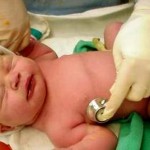
Патронаж новорожденного – это активное наблюдение малыша первых месяцев жизни на дому. Патронаж проводится активно – то есть врач (или медсестра) придут сами к вам домой, и вызывать их не нужно. При выписке из родильного дома все сведения о новорожденном передаются в детскую поликлинику по месту вашего проживания. Если же ребенок появился на свет в другом городе или были домашние роды, то тогда мама должна самостоятельно сообщить в поликлинику о рождении младенца.
Патронаж новорожденных проводится бесплатно по системе ОМС (обязательного медицинского страхования) для всех новорожденных без исключения (даже если нет прописки и медицинского полиса). В настоящее время существует множество частных медицинских центров и поликлиник при крупных детских стационарах, предлагающих свои патронажные услуги.
Обычно все мамы очень ждут выписки из роддома, но вот вы оказываетесь дома и вас начинают одолевать сомнения – а все ли правильно вы делаете, почему ребенок так плачет, достаточно ли он получает питания? Для того, чтобы не оставлять маму одну с малышом без медицинского наблюдения и была создана система патронажа.
Кто должен проводить патронаж новорожденного?
Патронаж новорожденного должен проводить и врач педиатр и медицинская сестра. Задачи у этих специалистов разные – врач оценивает состояние здоровья ребенка, назначает лечение (в случае необходимости). В течение месяца врач должен осмотреть новорожденного трехкратно. Если новорожденный имеет какие-либо проблемы со здоровьем (недоношенность, желтуха), то число осмотров соответственно увеличивается.
Медицинская сестра дает маме советы по уходу за новорожденным, о прогулках, купании, питании, закаливании. Также медсестра рассказывает о правильном питании для кормящей мамы, дает необходимую информацию о «грудничковом дне» в поликлинике, часах приема, необходимые телефоны. Медицинская сестра должна посетить малыша не менее 3-5 раз.
Когда проводятся патронажные осмотры новорожденного?
Первый раз патронаж новорожденного должен быть осуществлен не позднее 1-2 дня после выписки из родильного дома. Патронаж осуществляется участковым педиатром или медсестрой. В случае, если малыш имеет какие-либо заболевания или состоит в группе риска по развитию какой-либо патологии, то осмотр проводится в день выписки. Если выписка приходится на выходные или праздничные дни, то патронаж осуществляет дежурный педиатр поликлиники.
Обычно на следующий день после первого патронажа к вам снова приходит медицинская сестра. В течение первых 10 дней после выписки она придет 3 раза. Врач осматривает кроху еще 2 раза, обычно раз в неделю.
Как маме подготовится к патронажу новорожденного
Одна из главных задач патронажа новорожденного является оценка социально-бытовых условий, в которых находится ребенок. Поэтому уборка приветствуется. Подготовьте заранее выписку из родильного дома, прививочный сертификат и список ваших вопросов. Некоторые работники медицинских учреждений могут формально отнестись к такому осмотру, поэтому вам следует самой настойчиво задавать все волнующие вопросы о кормлении, купании, обработки пупочной ранки и прочего.
Заранее подготовьте пеленку, место для осмотра (чаще это пеленальный столик), ватные палочки, перекись водорода, зеленку сменный «памперс» и блокнот (чтобы записать все данные о поликлинике, часах приема и телефоны).
Что педиатр смотрит при патронаже?
Педиатр при первом патронаже должен внимательно осмотреть новорожденного. Обращается внимание на цвет кожи (наличие физиологической желтухи, пеленочного дерматита, гнойничков), позу новорожденного, мышечный тонус, оцениваются рефлексы новорожденного. Обязательно осматривается голова ребенка – ее форма, состояние родничков, наличие гематом, симметричность; глаза – их симметричность, цвет белков глаз, реакция на свет; половые органы – степень развития, форма, у мальчиков оценивается наличие яичек в мошонке. Также педиатр осматривает пупочную ранку новорожденного, оценивает ее состояние, обучает маму обрабатывать «пупочек». Доктор разводит ножки малыша в области тазобедренных суставах, чтобы исключить дисплазию тазобедренного сустава.
Кроме этого, врач также должен оценить состояние мамы, осмотреть ее молочные железы, дать рекомендации по технике грудного вскармливания, профилактике лактостаза и мастита.
При последующих посещениях педиатра он оценивает развитие новорожденного, заживление пупочной ранки, прибавки веса ребенка. Если у малыша за время пребывания дома появились какие-либо проблемы (срыгивание, икота, запоры), то следует их обсудить с педиатром. Также педиатр показывает маме приемы материнского массажа и гимнастики для малышей первых месяцев жизни.
А что после патронажа?
После патронажных осмотров, когда ребенку исполнится один месяц, вам необходимо будет посетить детскую поликлинику в «грудничковый день». В каждой поликлинике один день в неделе выделен для осмотра здоровых детей первых лет жизни. Оптимально, если вы с ребенком пойдете туда не одни, помощь родственников вам пригодится. Не забудьте взять на осмотр пеленки, одноразовый подгузник, влажные очищающие салфетки и сменную одежду.
Наблюдение недоношенных детей на амбулаторно-поликлиническом этапе:
— в 1-й день после выписки из отделения патологии новорожденных и недоношенных детей, ребенка посещает: участковый педиатр, медицинская сестра участковая совместно с заведующей педиатрическим отделением поликлиники. Рекомендации по вскармливанию (в том числе введению прикорма) и уходу за ребенком.
— повторный осмотр на следующий день.
Далее – осмотр 2 раза в неделю в течение 1-го месяца. Со 2-го месяца наблюдения до 6-го – 1 раз в 2 недели с обязательным расчетом питания 1 1 раз в месяц. В течении данного времени осмотр необходимо проводить на дому, как и в период эпидемии гриппа и ОРВИ.
После 6-го месяца до 12 месяцев – 1 раз в месяц.
Основные критерии развития ребенка в первый год жизни:
— оценка физического развития (прибавка массы тела, рост, окружность головы, окружность груди) по специальным центильным таблицам
— нервно-психическое развитие и функции органов чувств с учетом скорректированного возраста ребенка
— нарушения питания
— нарушения сна и поведения
— эмоциональный статус
— оценка состояния здоровья по группе риска и группа здоровья.
Осмотр врачами-специалистами:
Ортопед – ежемесячно в первые 3 месяца, затем – 1 раз в квартал
Офтальмолог, отоларинголог – на 1 месяце и затем 1 раз в квартал
Консультации физиотерапевта, иммунолога, врача ЛФК – по показаниям.
Общий анализ крови и мочи – ежемесячно на 1 году жизни, с 1 года до 3-х лет – 1 раз в квартал.
В 1 год проводится осмотр специалистов (обязательно невролог, офтальмолог, ортопед, хирург, логопед, сурдолог) – согласно стандарта «Д»-наблюдения за ребенком.
Кратность осмотра кардиологом в возрасте от 3 месяцев до 1 года жизни: 1 раз в 3 месяца.
Осмотр сурдологом проводится в сурдологическом центре до года в возрасте 3, 4, 5 месяцев. В возрасте от 3-х месяцев до 3-х лет – 2 раза в год. При выявлении патологии слуха необходимо решать вопрос о проведении коррекции слуха в установленные возрастные сроки и об оперативном вмешательстве по ВМП.
Наблюдение офтальмологом.
Дети из групп риска, у которых ретинопатия не развилась, осматриваются по обычному графику.
До 1 года недоношенные дети, у которых заболевание развилось, но регрессировало от 1-2 стадии, осматриваются ежеквартально. Оперированные дети, а так же оперированные с осложненным регрессом, наблюдаются ежемесячно до 1 года.
Осмотр невролога после выписки из стационара в первые 5-7 дней на дому – затем – 1 раз в 2 недели в течение месяца.
Осмотр невролога до 1 года жизни: 1 раз в месяц с оценкой нервно-психического развития по специальным шкалам для недоношенных, с проведением краниометрии, нейросонографии, допплерографии мозговых сосудов с плановым стационарным обследованием 1 раз в квартал и перед профилактическими прививками.
| N п/п | Возрастные периоды, в которые проводятся профилактические медицинские осмотры несовершеннолетних | Осмотры врачами — специалистами | Лабораторные, функциональные и иные исследования |
| Новорожденный | Педиатр | Неонатальный скрининг на врожденный гипотиреоз, фенилкетонурию, адреногенитальный синдром, муковисцидоз и галактоземиюАудиологический скрининг | |
| 1 месяц | ПедиатрНеврологДетский хирург
Офтальмолог |
Ультразвуковое исследование органов брюшной полости, сердца, тазобедренных суставовНейросонографияАудиологический скрининг | |
| 2 месяца | Педиатр | ||
| 3 месяца | ПедиатрНеврологТравматолог-ортопед | Общий анализ кровиОбщий анализ мочиАудиологический скрининг | |
| 4 месяца | Педиатр | ||
| 5 месяцев | Педиатр | ||
| 6 месяцев | ПедиатрДетский хирургНевролог | Общий анализ кровиОбщий анализ мочи | |
| 7 месяцев | Педиатр | ||
| 8 месяцев | Педиатр | ||
| 9 месяцев | Педиатр | Общий анализ кровиОбщий анализ мочи | |
| 10 месяцев | Педиатр | ||
| 11 месяцев | Педиатр | ||
| 12 месяцев | ПедиатрНеврологДетский хирург
Детский стоматолог Офтальмолог Оториноларинголог Психиатр детский |
Общий анализ кровиОбщий анализ мочиИсследование уровня глюкозы в крови
Электрокардиография |

Ваш ребенок заболел, а вы не знаете, как ему помочь? Вы находитесь в смятении и не можете понять, что лучше: заняться самолечением, пойти с ребенком в поликлинику или вызвать врача на дом? Очень часто именно такие размышления посещают разволновавшихся родителей. И далее попробуем разобраться, в каких случаях необходимо вызывать детского врача на дом.
Следует сказать, что строгих рекомендаций и нормативно-правовых документов, регламентирующих данный вопрос нет. Считается, что врача на дом нужно вызывать тогда, когда у ребенка поднялась температура, есть признаки острого респираторного заболевания, например, сильный насморк, кашель, ломота в теле, головная боль и т.д. При этом если возраст ребенка не превышает одного годика, то при любом недомогании врач должен отреагировать на вызов и прийти на дом, чтобы проверить самочувствие грудничка.
Вы также должны обратить внимание на общее состояние ребенка. Если ребенок активный, жизнерадостный, и легкие признаки заболевания не наносят особого вреда ребенку, то тогда можно понаблюдать за его состоянием. В крайнем случае, можно обратиться за помощью к терапевту в детскую больницу. Но если есть подозрение на ГРИПП или ОРВИ, то с целью не распространения инфекции, лучше отказаться от посещения каких-либо общественных мест.
Если же ваш жизнерадостный ребенок становиться вялым, не жизнерадостным, у него пропадает аппетит, он жалуется на головную боль, или на боль в других участках тела, у него красное горло, боль при глотании, кашель, то тогда лучше отказаться от самостоятельного похода к врачу, а вызвать его на дом. Также следует поступить при каких-либо высыпаниях на коже, поскольку такие явления могут свидетельствовать о вирусных и инфекционных болезнях.
Но если вызов врача на дом в государственной клинике может быть ограничен, плюс к этому, отработавший смену педиатр, должен пешком обходить весь район, то с развитием частной медицины и высокого ее качества, можно вызвать любого детского специалиста на дом. Это отличный вариант, поскольку частный врач, например, работающий в данной клинике http://fantasyclinic.ru/services/in-home/vyzov-detskogo-lora-na-dom/, сможет быстро и точно определить характер заболевания, на месте взять необходимые мазки, анализы и соответственно назначить грамотное адекватное лечение с последующим контролем за состоянием пациента.
При этом сами педиатры советуют, что в случаях, когда состояние ребенка тяжелое и температура очень высокое, а самочувствие ухудшается с каждым часом, то ждать вызова ребенка не рационально, лучше вызвать скорую или самим поехать в больницу для осмотра.
Содержание
- Об утверждении методических рекомендаций по проведению патронажей детей первого месяца жизни на дому
- Приложение. Методические рекомендации по проведению патронажей детей первого месяца жизни на дому
- Приложение 1. I патронаж медицинской сестры. Сведения о новорожденном
- Приложение 2. Генеалогический анамнез
- Приложение 3. Трактовка визуальной оценки интенсивности иктеричности кожного покрова
- Приложение 4. Опросный лист 1 патронаж медицинской сестры
- Приложение 5. Опросный лист 2 патронаж медицинской сестры
- Приложение 6. Опросный лист 3 патронаж медицинской сестры
- Приложение 7. Опросный лист 4 патронаж медицинской сестры
- Приложение 8. Первичный врачебный патронаж новорожденного
- Приложение 9. II (III) Врачебный патронаж новорожденного
- Приложение 10. Дополнительный рекомендованный перечень врачебной укладки для патронажа
- Приложение 11. Рекомендованный перечень укладки медицинской сестры участковой для патронажа
- Патронажные сёстры нужны всегда
Об утверждении методических рекомендаций по проведению патронажей детей первого месяца жизни на дому
Правительство Москвы
ДЕПАРТАМЕНТ ЗДРАВООХРАНЕНИЯ ГОРОДА МОСКВЫ
ПРИКАЗ
от 27 декабря 2017 года N 948
Об утверждении методических рекомендаций по проведению патронажей детей первого месяца жизни на дому
В целях совершенствования организации проведения патронажей на дому детям первого месяца жизни в медицинских организациях государственной системы здравоохранения города Москвы, оказывающих первичную медико-санитарную помощь детскому населению, на основании Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» и приказа Минздравсоцразвития России от 16 апреля 2012 г. N 366н «Об утверждении порядка оказания педиатрической помощи»
приказываю:
1. Утвердить методические рекомендации по проведению патронажей детей первого месяца жизни на дому в соответствии с приложением к настоящему приказу.
2. Главным врачам медицинских организаций государственной системы здравоохранения города Москвы, оказывающих первичную медико-санитарную помощь детскому населению, обеспечить проведение патронажей детей первого месяца жизни на дому в соответствии с методическими рекомендациями, утвержденными настоящим приказом.
3. Главным врачам медицинских организаций, оказывающим стационарную медицинскую помощь и имеющих в своем составе родильные дома (родильные отделения), в день выписки новорожденного обеспечить передачу данных в медицинскую организацию, оказывающую первичную медико-санитарную помощь детскому населению, по месту его фактического проживания в городе Москве.
4. Контроль за исполнением настоящего приказа возложить на заместителя руководителя Департамента здравоохранения города Москвы А.В.Погонина, заместителя руководителя Департамента здравоохранения города Москвы Е.Ю.Хавкину.
Министр Правительства Москвы,
руководитель Департамента
здравоохранения города Москвы
А.И.Хрипун
Приложение. Методические рекомендации по проведению патронажей детей первого месяца жизни на дому
Приложение
к приказу Департамента
здравоохранения города Москвы
от 27 декабря 2017 года N 948
Методические рекомендации по проведению патронажей детей первого месяца жизни на дому
1. Методические рекомендации по проведению патронажей детей первого месяца жизни на дому (далее — методические рекомендации) устанавливают правила наблюдения здоровых детей, застрахованных в системе обязательного медицинского страхования (далее — ОМС), детей, являющихся гражданами Российской Федерации, временно не идентифицированных в системе ОМС, но фактически проживающих на территории обслуживания медицинской организации государственной системы здравоохранения города Москвы, оказывающей первичную медико-санитарную помощь, а также детей иностранных граждан, имеющих полис ОМС.
2. Патронаж — комплекс плановых мероприятий, осуществляемых врачом-педиатром участковым, врачом-педиатром (далее — врач), медицинской сестрой участковой, медицинской сестрой (далее — медицинская сестра) на дому.
3. Целью проведения патронажей детей первого месяца жизни на дому является своевременная диагностика патологических состояний и предотвращение их развития, динамическое наблюдение за состоянием ребенка, определение плана дальнейшего наблюдения, лечебных и профилактических мероприятий, проведение санитарно-просветительной работы, направленной на мотивацию естественного вскармливания, разработка рекомендаций по уходу.
4. Настоящими методическими рекомендациями предусмотрено проведение патронажей здоровых новорожденных, родившихся в срок, в возрасте от 0 до 28 дней.
5. Врач выполняет два патронажа, медицинская сестра — три патронажа. Дополнительный четвертый патронаж осуществляется медицинской сестрой по назначению врача при наличии медицинских показаний. В случае выявления отклонений в состоянии здоровья новорожденного остальные посещения врача и медицинской сестры проводятся как активные посещения ребенка на дому по заболеванию.
6. Для определения тактики патронажного наблюдения детей первого месяца жизни врач составляет план врачебных и сестринских патронажей. Проведение патронажей доношенных новорожденных при наличии отклонений в состоянии здоровья ребенка и новорожденных, родившихся недоношенными, осуществляется по индивидуальному графику, сформированному врачом и согласованному с заведующим педиатрическим отделением.
7. Патронажи врачом-педиатром осуществляются по следующему алгоритму:
7.1. Первый патронаж здорового новорожденного при выписке на 3-4 сутки жизни проводится врачом на 5-6 сутки жизни (на следующий день после первого патронажа медицинской сестры). Осуществляется сбор и анализ анамнеза, общий осмотр, заполнение данных генеалогического анамнеза согласно приложению 2 и бланка врачебного патронажа согласно приложению 8, определяются показания для проведения билирубинометрии.
7.2. Второй патронаж здорового новорожденного при выписке на 3-4 сутки жизни осуществляется на 11-13 сутки жизни ребенка. Проводится общий осмотр, определяются показания для проведения билирубинометрии, заполняется бланк врачебного патронажа согласно приложению 9.
7.3. В случае поздней выписки здорового новорожденного из стационара (свыше 5 суток жизни), второй врачебный патронаж проводится с интервалом 5-7 дней от первичного патронажа врача (интервал с предыдущим осмотром может определяться врачом).
7.4. При ранней выписке новорожденного (в первые 24 часа жизни) или родах на дому, врач осуществляет первичный патронаж на 2-3 сутки жизни ребенка. Далее патронажи осуществляются по установленной схеме.
7.5. В случае родов на дому без последующей госпитализации новорожденного, первый патронаж осуществляется врачом в течение 24 часов после поступления информации о ребенке в медицинскую организацию и далее по установленной схеме.
7.6. При каждом патронаже врач должен иметь фонендоскоп и дополнительную медицинскую укладку, согласно рекомендованному перечню (приложение 10).
7.7. Задачи врачебных патронажей:
7.7.1. Во время первого патронажа: исключить наличие заболеваний, оценить течение периода адаптации, провести контроль результатов выполнения аудиологического скрининга, контроль проведения неонатального скрининга, установить группу здоровья новорожденного, выявить и конкретизировать факторы риска развития заболеваний, определить план дальнейшего наблюдения, лечебные и профилактические мероприятия, дать рекомендации по уходу, мотивировать на естественное вскармливание, составить график вакцинации.
7.7.2. На первом врачебном патронаже в случае ранней выписки или родах на дому: оформить информированное добровольное согласие на виды медицинских вмешательств, включенные в Перечень определенных видов медицинских вмешательств, на которые граждане дают информированное добровольное согласие при выборе врача и медицинской организации для получения первичной медико-санитарной помощи (Приказ Минздрава России от 20 декабря 2012 года N 1177н «Об утверждении порядка дачи информированного добровольного согласия на медицинское вмешательство и отказа от медицинского вмешательства в отношении определенных видов медицинских вмешательств, форм информированного добровольного согласия на медицинское вмешательство и форм отказа от медицинского вмешательства»), провести оценку социальных условий, сбор анамнеза (при родах на дому проводится тщательный сбор акушерско-гинекологического анамнеза матери, соматического анамнеза матери, данных о протекании беременности и родов), провести оценку протекания родов и переходного периода, исключить наличие заболеваний, установить группу здоровья новорожденного, выявить и конкретизировать факторы риска развития заболеваний у новорожденного, определить план дальнейшего наблюдения, лечебные и профилактические мероприятия, назначить проведение аудилогического скрининга и неонатального скрининга, дать рекомендации по уходу, мотивировать на естественное вскармливание, составить график вакцинации.
7.7.3. На первом врачебном патронаже в случае поздней выписки: исключить наличие заболеваний или продолжить лечение по рекомендациям из стационара, провести контроль результатов выполнения аудиологического скрининга, контроль проведения неонатального скрининга, выявить и конкретизировать факторы риска развития заболеваний, определить план дальнейшего наблюдения, лечебные и профилактические мероприятия, мотивировать на естественное вскармливание, проконтролировать выполнение назначений — после выписки, определить дату и место следующего осмотра.
7.7.4. При втором врачебном патронаже: исключить наличие заболеваний, выявить и конкретизировать факторы риска развития заболеваний, определить план дальнейшего наблюдения, лечебные и профилактические мероприятия, мотивировать на здоровый образ жизни, провести контроль результатов выполнения неонатального скрининга.
8. Патронажи медицинской сестрой осуществляются по алгоритму:
8.1. Первый патронаж новорожденного осуществляется медицинской сестрой на 3-4 сутки жизни ребенка (первые сутки после выписки из медицинской организации, оказывающей стационарную медицинскую помощь (далее — стационар). Медицинская сестра заполняет сведения о новорожденном (приложение 1) и специальный опросный лист согласно приложению 4.
8.2. Второй патронаж к новорожденному проводится медицинской сестрой на 8-10 сутки ребенка, заполняется опросный лист согласно приложению 5.
8.3. Третий патронаж новорожденного медицинской сестрой осуществляется на 17-18 сутки жизни ребенка, заполняется опросный лист согласно приложению 6.
8.4. Четвертый патронаж (дополнительный) новорожденного медицинской сестрой проводится на 24-28 сутки жизни ребенка по медицинским показаниям, при посещении заполняется опросный лист согласно приложению 7. В случае отсутствия назначения врача о проведении четвертого патронажа медицинская сестра осуществляет контрольный звонок по телефону.
8.5. На каждом патронаже новорожденного медицинская сестра должна иметь дополнительную медицинскую укладку, согласно рекомендованному перечню в приложении 11.
8.6. Задачи патронажей медицинской сестры:
8.6.1. При первом патронаже медицинская сестра оформляет информированное добровольное согласие на виды медицинских вмешательств, включенные в Перечень определенных видов медицинских вмешательств, на которые граждане дают информированное добровольное согласие при выборе врача и медицинской организации для получения первичной медико-санитарной помощи (Приказ Минздрава России от 20 декабря 2012 года N 1177н «Об утверждении порядка дачи информированного добровольного согласия на медицинское вмешательство и отказа от медицинского вмешательства в отношении определенных видов медицинских вмешательств, форм информированного добровольного согласия на медицинское вмешательство и форм отказа от медицинского вмешательства»), проводит сбор анамнеза, осмотр условий проживания, в том числе соблюдение правил гигиены, проводит инструктаж по технике грудного вскармливания и по уходу за ребенком, проводит осмотр ребенка, дает рекомендации по уходу за пупочным кольцом и пуповинным остатком, оценивает эпителизацию пупочной ранки. Вносит в историю развития ребенка сведения о новорожденном согласно приложению 1, заполняет опросный лист согласно приложению 4, информирует родителей о порядке наблюдения за ребенком, порядке выбора медицинской организации, выдает информационный материал в соответствии с распоряжением Департамента здравоохранения города Москвы от 15 ноября 2016 года N 1272-р «О реализации мероприятий, принятых в результате голосования на площадке «Активный гражданин» по теме: «Детские поликлиники: доступность и качество услуг».
8.6.2. На последующих патронажах медицинская сестра оценивает объем лактации и технику кормления, проводит осмотр ребенка, фиксирует динамику веса по предоставленным данным, оценивает эпителизацию пупочной ранки, дает рекомендации по уходу, проверяет выполнение врачебных рекомендаций.
9. Контроль проведения врачебных и сестринских патронажей новорожденных осуществляет заведующий педиатрическим отделением и старшая медицинская сестра педиатрического отделения.
Приложение 1. I патронаж медицинской сестры. Сведения о новорожденном
Приложение 1
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Приложение 2. Генеалогический анамнез
Приложение 2
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Генеалогический анамнез
(заполняется участковым врачом-педиатром)
Заключение:
Приложение 3. Трактовка визуальной оценки интенсивности иктеричности кожного покрова
Приложение 3
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Трактовка визуальной оценки интенсивности иктеричности кожного покрова*
— Прокрашивание 3-й зоны у недоношенных и 4-й зоны у доношенных является показанием для срочного определения билирубина в крови
— Соответствие между уровнем билирубина и интенсивностью желтухи относительно. У недоношенных и детей с задержкой внутриутробного развития — соответствия нет. В таких случаях показан лабораторный контроль
— Прямая гипербилирубинемия не имеет указанных закономерностей выраженности
* Зоны прокрашивания определяются соответственно Протоколу лечения гипербилирубинемий у новорожденных, РАСПМ, 2005 г.
Приложение 4. Опросный лист 1 патронаж медицинской сестры
Приложение 4
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Опросный лист
1 патронаж медицинской сестры
|
п/п |
Признак |
Да — отметить галочкой |
||
|
Ребенок доношенный |
||||
|
Акушерско-гинекологический анамнез матери не отягощен (по наличию |
||||
|
прерываний беременности, выкидышам, мертворождениям, инфекциям |
||||
|
во время беременности) |
||||
|
Беременность без осложнений |
||||
|
Мать: Hbs, HCV, ВИЧ — отрицательные |
||||
|
Роды самопроизвольные |
||||
|
Апгар 8/8 и более |
||||
|
Естественное вскармливание, становление лактации не требует |
||||
|
дополнительных мероприятий |
||||
|
Темпы убыли массы тела в интервале от 2 до 3% в день |
||||
|
Пуповина в скобе (обработана), край без гиперемии |
||||
|
Желтушное прокрашивание кожного покрова не более 3 зон для |
||||
|
доношенного и не более 4 зон для недоношенного* |
||||
|
Кожный покров и видимые слизистые чистые |
||||
|
Стул кашицеобразный, ежедневный, соответствует количеству кормлений, |
||||
|
без патологических примесей (слизи, крови) |
||||
|
Уход за ребенком удовлетворительный |
||||
|
Ребенок сосет активно |
||||
|
Отсутствие срыгиваний не позже чем через 30 минут после кормления |
||||
|
Отсутствие срыгиваний или объем отделяемого при срыгивании не более |
||||
|
1-3 чайных ложек (5-15 мл), в массах нет патологических примесей |
||||
|
(слизи, крови, желчи) |
||||
|
Ребенок основную часть дня и ночи ведет себя спокойно |
||||
|
Неонатальный скрининг, аудиоскрининг и кардиоскрининг проведены |
||||
|
Беседа с родителями о преимуществах грудного вскармливания проведена |
||||
При отрицательном ответе на любой из пунктов — медицинская сестра незамедлительно сообщает врачу для решения вопроса о дальнейшей тактике ведения ребенка.
* Зоны прокрашивания определяются соответственно Протоколу лечения гипербилирубинемий у новорожденных, РАСПМ, 2005 г., приложение 3 к настоящим методическим рекомендациям.
Медицинская сестра дает разъяснения о порядке оказания первичной медико-санитарной помощи и выдает информационный материал (раздаточный комплект для первого патронажа) в соответствии с распоряжением Департамента здравоохранения города Москвы от 15 ноября 2016 года N 1272-р «О реализации мероприятий, принятых в результате голосования на площадке «Активный гражданин» по теме: «Детские поликлиники: доступность и качество услуг».
Приложение 5. Опросный лист 2 патронаж медицинской сестры
Приложение 5
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 207 года N 948
Опросный лист
2 патронаж медицинской сестры
|
п/п |
Признак |
Да — отметить галочкой |
||
|
Кожный покров и видимые слизистые чистые |
||||
|
Стул кашицеобразный, ежедневный, без патологических примесей |
||||
|
(слизи, крови) |
||||
|
Пуповинный остаток обработан, край без гиперемии |
||||
|
Уход за ребенком удовлетворительный |
||||
|
Ребенок сосет активно лактация достаточная |
||||
|
Отсутствие срыгиваний или срыгивание не позже чем через 30 минут |
||||
|
после кормления |
||||
|
Отсутствие срыгиваний или объем отделяемого при срыгивании не более |
||||
|
1-3 чайных ложек (5-15 мл), в массах нет патологических примесей |
||||
|
(слизи, крови, желчи) |
||||
|
Желтушное прокрашивание кожных покровов не более 3 зон для |
||||
|
доношенного и не более 4 зон для недоношенного* |
||||
|
Ребенок основную часть дня и ночи ведет себя спокойно |
||||
|
Рекомендации врача выполняются |
||||
|
Беседа о здоровом образе жизни проведена |
||||
При отрицательном ответе на любой из пунктов — медицинская сестра незамедлительно сообщает врачу, для решения вопроса о дальнейшей тактике ведения ребенка.
* Зоны прокрашивания определяются соответственно Протоколу лечения гипербилирубинемий у новорожденных, РАСПМ, 2005 г., приложение 3 к Методическим рекомендациям.
Приложение 6. Опросный лист 3 патронаж медицинской сестры
Приложение 6
к методическим рекомендациям.
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Опросный лист
3 патронаж медицинской сестры
|
п/п |
Признак |
Да — отметить галочкой |
||
|
Кожный покров и видимые слизистые чистые |
||||
|
Стул кашицеобразный, ежедневный, соответствует количеству кормлений, |
||||
|
без патологических примесей (слизи, крови) |
||||
|
Уход за ребенком удовлетворительный |
||||
|
Ребенок сосет активно, лактация достаточная |
||||
|
Отсутствие срыгиваний или срыгивание не позже чем через 30 минут |
||||
|
после кормления |
||||
|
Отсутствие срыгиваний или объем отделяемого при срыгивании не более |
||||
|
1-3 чайных ложек (5-15 мл), в массах нет патологических примесей |
||||
|
(слизи, крови, желчи) |
||||
|
Пупочная ранка эпителизировалась |
||||
|
Иктеричности кожного покрова нет |
||||
|
Ребенок основную часть дня и ночи ведет себя спокойно |
||||
|
Рекомендации врача выполняются |
||||
|
Беседа о здоровом образе жизни проведена |
||||
При отрицательном ответе на любой из пунктов — медицинская сестра незамедлительно сообщает врачу для решения вопроса о дальнейшей тактике ведения ребенка.
Дополнительно медицинская сестра проводит опрос на дому:
— «Получен ли страховой медицинский полис на новорожденного ребенка?»
— «Оформлен ли СНИЛС на ребенка?»
— «Прикреплён ли ребёнок к поликлинике?»
— «Сданы ли документы для включения в льготный регистр для получения бесплатных продуктов питания и лекарственных препаратов?»
Приложение 7. Опросный лист 4 патронаж медицинской сестры
Приложение 7
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Опросный лист
4 патронаж медицинской сестры
|
п/п |
Признак |
Да — отметить галочкой |
||
|
Кожный покров и видимые слизистые чистые |
||||
|
Стул кашицеобразный, ежедневный, соответствует количеству кормлений, |
||||
|
без патологических примесей (слизи, крови) |
||||
|
Уход за ребенком удовлетворительный |
||||
|
Ребенок сосет активно, лактация достаточная |
||||
|
Отсутствие срыгиваний или срыгивание не позже чем через 30 минут |
||||
|
после кормления |
||||
|
Отсутствие срыгиваний или объем отделяемого при срыгивании не более |
||||
|
1-3 чайных ложек (5-15 мл), в массах нет патологических |
||||
|
примесей (слизи, крови, желчи) |
||||
|
Ребенок основную часть дня и ночи ведет себя спокойно |
||||
|
Рекомендации врача выполняются |
||||
|
Беседа о здоровом образе жизни проведена |
||||
При отрицательном ответе на любой из пунктов, медицинская сестра незамедлительно сообщает врачу, для дальнейшего определения тактики ведения ребенка.
Дополнительно медицинская сестра уточняет:
— «Получен ли страховой медицинский полис на новорожденного ребенка?»
— «Оформлен ли СНИЛС на ребенка?»
— «Прикреплён ли ребёнок к поликлинике?»
— «Сданы ли документы для включения в льготный регистр для получения бесплатных продуктов питания и лекарственных препаратов?»
В случае, если ребенок прикреплен к поликлинике, проводящей патронажи:
— Приглашает на прием в поликлинику в 1 месяц.
— Знакомит родителей/законных представителей с порядком записи на прием к врачу-педиатру, врачам-специалистам, на проведение диагностических исследований через интернет (www.mos.ru), в том числе через мобильные приложения, устанавливаемые на мобильных устройствах родителей/законных представителей.
— Знакомит родителей/законных представителей с перечнем мероприятий, проводимых ребенку в течение первого года жизни, в том числе осмотров врачей-специалистов, лабораторных и инструментальных исследований. Либо рекомендует обратиться в поликлинику по месту прикрепления.
Приложение 8. Первичный врачебный патронаж новорожденного
Приложение 8
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Приложение 9. II (III) Врачебный патронаж новорожденного
Приложение 9
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Приложение 10. Дополнительный рекомендованный перечень врачебной укладки для патронажа
Приложение 10
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Дополнительный рекомендованный перечень врачебной укладки для патронажа
|
п/п |
Наименование |
Количество |
|
Маска медицинская, одноразовая |
1 шт. |
|
|
Бахилы |
1 шт. |
|
|
Сантиметровая лента |
1 шт. |
|
|
Тонометр с неонатальной манжетой |
1 шт. |
|
|
Термометр электронный |
1 шт. |
|
|
Дезинфицирующие салфетки для обработки фонендоскопа и термометра электронного |
4 шт. |
|
|
Кожный антисептик (например: хлоргексидин, спиртовые салфетки и др.) |
2 шт. |
|
|
Билирубинометр транскутаннный (при наличии) |
1 шт. |
Приложение 11. Рекомендованный перечень укладки медицинской сестры участковой для патронажа
Приложение 11
к методическим рекомендациям,
утвержденным приказом
Департамента здравоохранения
города Москвы
от 27 декабря 2017 года N 948
Рекомендованный перечень укладки медицинской сестры участковой для патронажа
|
п/п |
Наименование |
Количество из расчета на 1 патронаж |
|
Маска медицинская одноразовая |
1 шт. |
|
|
Бахилы |
1 шт. |
|
|
Кожный антисептик (например: хлоргексидин, спиртовые салфетки и др.) |
1 шт. |
|
|
Палочки ватные |
1 шт. |
|
|
Стерильные салфетки |
1 шт. |
|
|
Термометр электронный |
1 шт. |
|
|
Дезинфицирующие салфетки для обработки термометра электронного |
2 шт. |
|
|
Информационный материал (раздаточный комплект для первого патронажа)* |
1 шт. |
* В соответствии с Распоряжением Департамента здравоохранения города Москвы от 15 ноября 2016 года N 1272-р «О реализации мероприятий, принятых в результате голосования на площадке «Активный гражданин» по теме: «Детские поликлиники: доступность и качество услуг» информационный материал (раздаточный комплект для первого патронажа) включает: заявление о выборе медицинской организации, список документов, необходимых для получения бесплатных продуктов питания, информированное добровольное согласие на медицинское вмешательство, буклет с информацией о поликлинике, брошюра для молодых родителей: «Уход за ребенком первого года жизни», брошюра для молодых родителей: «Дневник малыша», буклет о вакцинации.
Электронный текст документа
подготовлен АО «Кодекс» и сверен по:
официальный сайт Департамента
здравоохранения г.Москвы
Патронажные сёстры нужны всегда
Профессия патронажной сестры стала очень популярной, в том числе
и среди иммигрантов. В последние годы в разных городах начали
организовывать обучение патронажных сестёр, разработанное специально
для иммигрантов. В связи с ухудшением ситуации в сфере ухода за больными
людьми из-за недостатка специалистов, поиск учащихся ведут также
за рубежом, в частности, на Филиппинах.
Для сдачи базового экзамена в сфере социального обеспечения
и здравоохранения (патронажная сестра) разработано девять учебных
программ: обслуживание клиентов и управление информацией, первичный
уход, восстановление здоровья, уход за детьми и молодёжью
и их воспитание, психосоциальная и наркологическая работа, уход
за больными и забота о них, уход за полостью рта и зубами, работа
с инвалидами и работа с пожилыми людьми. В конце обучения учащийся
должен выбрать одну специализацию из представленных выше. Поскольку
в работе патронажных сестёр разной специализации много общего,
мы расскажем более основательно только о должностных обязанностях
патронажной сестры, специализирующейся на уходе за больными и заботе
о них. Она помогает больным и ухаживает за ними в разных отделениях
больниц и поликлиник, в домах престарелых, при амбулаторном лечении
на дому, в приютах и т.д. Часть патронажных сестёр занимается
индивидуальной трудовой деятельностью и предпринимательством.
Трудовые обязанности
Патронажная сестра, специализирующаяся на уходе за больными и заботе
о них, участвует в лечении пациентов разного возраста, а также заботится
об исполнении их основных потребностей. Содержание работы определяется
по-разному, в зависимости от учреждения или места работы.
Работа патронажной сестры / сестры по основному уходу — это комплексный
уход, содействие здоровью, профилактика заболеваний, уход за больным
человеком и его поддержка, восстановление здоровья после болезни,
а также поддержка умирающего пациента и его родственников.
Работа по уходу включает в себя, например, помощь пациенту во время
еды, умывания, одевания или передвижения. Цель ухода заключается в том,
чтобы поощрять больного как можно лучше справляться самостоятельно.
Патронажная сестра участвует в планировании ухода, в его осуществлении
и оценке. Она готовит пациента к разным медицинским процедурам,
рассказывает ему, что делают во время процедуры, и успокаивает его.
Патронажная сестра участвует в проведении лечения, помогает врачу,
следит за состоянием пациента, а также даёт ему рекомендации
по дальнейшему лечению. Она участвует в медикаментозном лечении, берёт
анализы и делает кардиограмму, а также измеряет температуру и давление.
Из всего медицинского персонала патронажная сестра ближе всех
к больному. Поэтому важную часть её работы составляет взаимодействие
с пациентом. Она беседует с больным о его лечении и восстановлении после
болезни, а также о других жизненных вопросах. Разговаривая с пациентом,
патронажная сестра получает информацию, помогающую планировать лечение
и делать оценку состояния больного. Патронажная сестра, работающая
в амбулаторных условиях, ухаживает за пациентами у них дома. При этом
работа больше заключается в том, чтобы поддерживать больного,
инструктировать и консультировать его в самостоятельном уходе за собой.
Патронажная сестра работает в тесном сотрудничестве с другими членами
многопрофессионального коллектива, в который могут входить, в частности,
врач, медсёстры, занимающиеся лечением больных или профилактикой
заболеваний, а также социальный работник и помощник по дому. В работе
больше, чем раньше, используется компьютерная техника. По компьютеру,
например, заказывают проведение анализов и получают их результаты,
регистрируют информацию о лечении больных и их посещениях, а также
резервируют время на приём.
Работа патронажной сестры происходит в быстром темпе, и невозможно
заранее предвидеть разные виды работ, так как они определяются
в соответствии с состоянием пациента и потребностью в уходе. Однако
поспешный темп работы может ограничивать общение с больным. Работа
в больницах организована в основном в три смены.
Требования к работе
Патронажная сестра должна уметь применять теоретические знания
в практической работе по уходу. Работа патронажной сестры связана
с людьми, поэтому необходимы хорошие навыки по налаживанию
взаимоотношений с людьми и взаимодействию с ними. Требуется умение
работать в коллективе и гибкость. В этой профессии нужно уметь слушать
и разговаривать с больными. Даже среди спешки надо сохранять способность
сопереживать. Работа с хроническими больными требует большой
настойчивости. Работа ответственная и требует внимательности,
так как даже маленькие ошибки могут оказаться судьбоносными. В работе
по уходу за больными необходимы ещё и умелые руки, например,
для поднятия больного, его одевания и причёсывания.
Так как во время работы приходится много ходить, поднимать
и переворачивать больных, работа иногда может быть физически тяжёлой.
Растёт и психологическая нагрузка. Это связано с тем, что в настоящее
время лечат более тяжёлых больных, чем раньше. Аллергия может помешать
работе в этой сфере. А также травмы, мешающие движению или подъёму
тяжестей, могут препятствовать тому, чтобы справляться с этой работой.
Образование
В учебном заведении второй ступени можно сдать базовый экзамен
по специальности в сфере социального обеспечения и здравоохранения
и получить профессию «патронажная сестра». Имеется много вариантов
специализации. Экзамен можно сдать и в ходе обучения на рабочем месте
или в виде демонстрационного экзамена по программе обучения взрослых.
Образование, ведущее к сдаче экзамена, можно получить в профессиональных
учебных заведениях и в центрах обучения взрослых.
Зарплата
Зарплата определяется в соответствии с применяемым должностным
и коллективным трудовым договором. В муниципалитетах придерживаются
Муниципального общего должностного и коллективного договора (KVTES).
Зарплата состоит из двух частей: из основной части и персональной.
В договорах частного сектора определены минимальные уровни зарплат
по профессиональным группам и специальностям. Согласно KVTES основная
часть зарплаты патронажной сестры с 1.5.2011 начинается с 1839,53
€. Дополнительно к ней выплачиваются надбавки за работу по сменам
в вечернее время и в выходные дни.
Информация о рынке труда
В нашей стране в медицинском обслуживании занято в общей сложности
около 180 000 человек (2009 г.). Большинство работников этой отрасли
занято в муниципальном секторе, но рабочие места имеются также
на частных предприятиях и в организациях, предоставляющих медицинские
услуги. Общее количество работающих в медицинской сфере росло
в последние годы равномерно во всех секторах, но в пропорциональном
отношении частные предприятия трудоустраивали всё время больше людей.
Если брать в общем, то ситуация с занятостью в сфере здравоохранения
хорошая, в отрасли даже имеется нехватка рабочей силы. Для этой отрасли
характерны также краткосрочные замещения, которые могут неоднократно
следовать друг за другом. Ситуация с занятостью патронажных сестёр
в основном хорошая, но могут проявляться территориальные различия.
Потребность в рабочей силе в сфере здравоохранения увеличивается из-за
выхода на пенсию профессионального персонала. Старение населения,
со своей стороны, увеличивает спрос на медицинские услуги, что
сказывается на объёме работы, для выполнения которой требуется больше
работников. Некоторое количество медицинских работников трудится
за рубежом, в частности, от Финского Красного Креста, а также
в церковных организациях, занимающихся сотрудничеством с развивающимися
странами.
Материал подготовила
Сиско Маннинен