При травме головы возможны внешние повреждения, повреждения костей черепа и головного мозга. О расстройствах деятельности ЦНС можно судить по длительности и выраженности обморока, а также наличии головной боли, тошноты и рвоты. Причины потери сознания: сотрясение головного мозга (потеря сознания обычно <1 ч, макс. 6 ч), внутричерепная гематома (эпидуральная , субдуральная , субарахноидальная, внутримозговая гематома, ушиб мозга, субдуральная гигрома (скопление цереброспинальной жидкости между твёрдой оболочкой и паутинной), состояния, протекающие с повышенным внутричерепным давлением, расстройствами мозгового кровообращения и вентиляции. Другие последствия травмы головы: переломы костей свода черепа и основания черепа — могут привести к пневмоцефалии (наличие воздуха внутри полости черепа), ликворее (утечка ЦСЖ из носа, уха, раны или по горлу), повреждению черепно-мозговых нервов (расстройства зрения, парез лицевого нерва), каротидно-кавернозному свищу (патологическое соединение между внутренней сонной артерией или одной из её ветвей с каротидным синусом). С повреждениями головы нередко сочетаются повреждения шейного отдела позвоночника. Травмы головы могут быть не замечены, напр. во время алкогольного опьянения; поэтому каждая, особенно длительная потеря сознания, должна наводить на мысль о них. Частой причиной ранней смерти при черепно-мозговых травмах являются не повреждения ЦНС, а обструкция верхних дыхательных путей. Известно, что глубокая потеря сознания сопровождается снижением тонуса всех мышц и в частности мышц глотки, в результате смещения мягкого нёба, языка и надгортанника нарушается проходимость верхних дыхательных путей. При развитии этого состояния помощь необходимо оказывать безотлагательно.
Порядок действия на месте проишествия
1. Если пострадавший лежит лицом вниз — уложите его навзничь; для этого верхние конечности положите над его головой, потом встаньте на колени сбоку от пострадавшего, подложите свою руку (ближайшую к его голове) под его ближайшее плечо, держа ладонью затылок, чтобы предохранить от повреждений шейный отдел позвоночника, а вторую руку подложите под ближайшее бедро, укладывая ладонь на втором бедре, после этого поверните пациента →рис. 23.8-1.
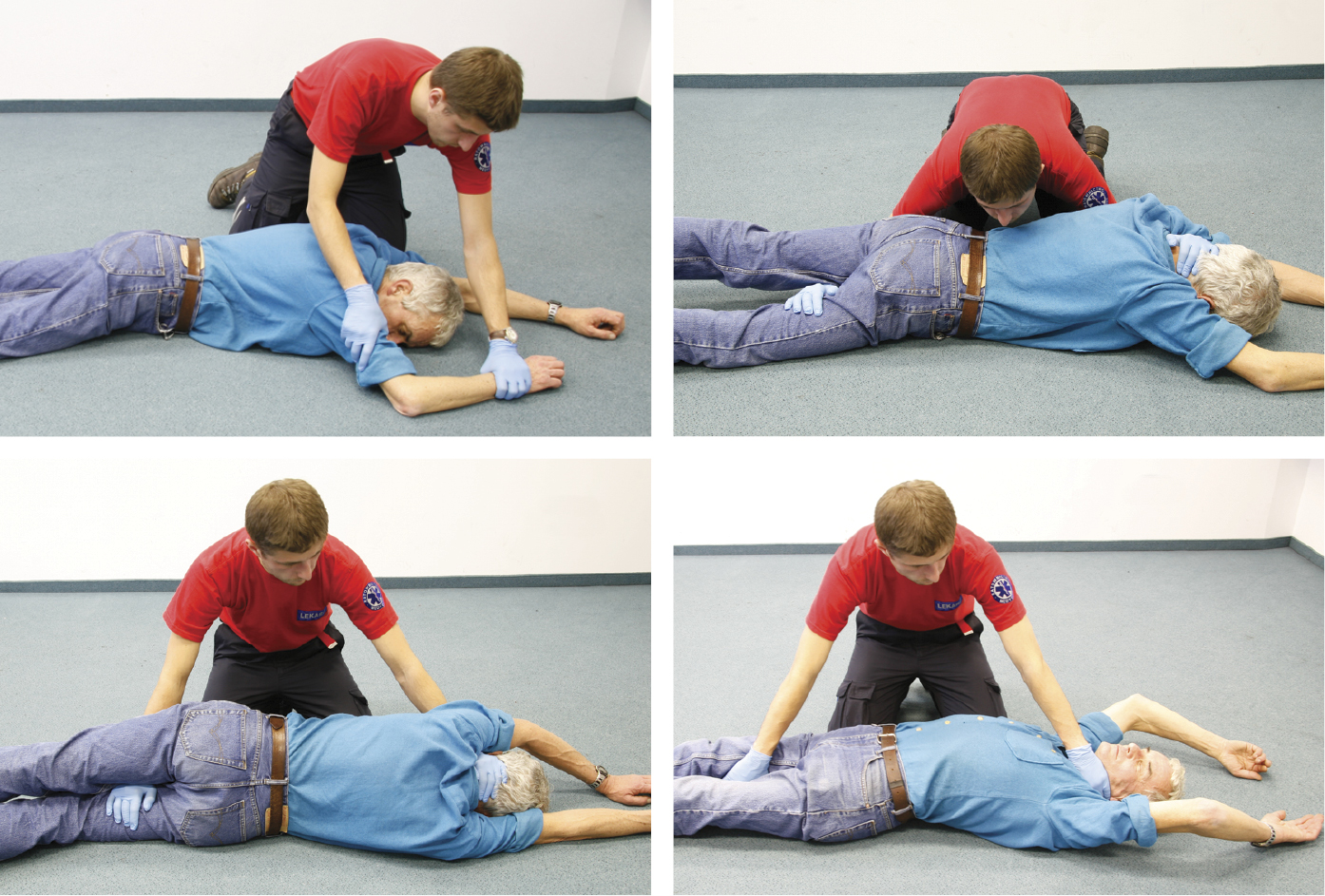
Рисунок 23.8-1. Перемещение пострадавшего в происшествии из положения лёжа на животе в положение лёжа на спине (описание в тексте)
2. Оцените состояние по схеме ABCD →разд. 23.1.
3. Проведите санацию верхних дыхательных путей без сгибания головы (для предотвращения повреждения шейных позвонков) — встаньте на колени за пострадавшим, стабилизируйте его голову и шею (напр. между своими коленями) и выведите нижнюю челюсть вперёд →рис. 23.8‑2A или потяните нижнюю челюсть вперёд за зубы, приподнимая её →рис. 23.8‑2Б; в случае необходимости приступите к проведению сердечно-лёгочной реанимации.
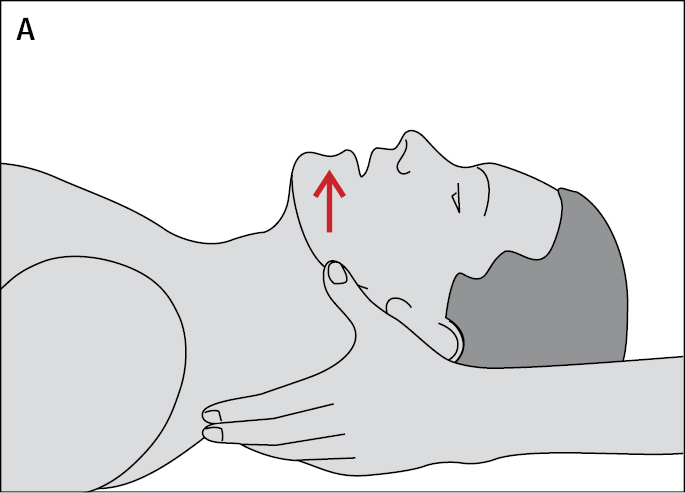

Рисунок 23.8-2. Восстановление проходимости дыхательных путей А — выдвигая вперед нижнюю челюсть, Б — вытягивая нижнюю челюсть за зубы вперед (приподнятие нижней челюсти)
4. Вызовите помощь (тел. 03, 103, или 112).
5. Предотвратите движение в шейном отделе позвоночника, стабилизируя все время голову между своими коленями или держа ее руками. Ручная стабилизация может быть прекращена только после полного закрепления пострадавшего на доске с помощью лямок и блоков, и иммобилизации шейным воротником.
6. Останавливайте кровотечения →разд. 23.4.
7. Оцените состояние сознания используя шкалу Глазго →табл. 1.33-2.
8. При подозрении на другие повреждения проведите быструю оценку на наличие травм →разд. 23.1. По возможности соберите анамнез согласно схеме SAMPLE →разд. 23.1.
9. Если обладаете нужным оборудованием:
1) одевая шейный воротник, стабилизирующий голову и шею →рис. 23.8-3; помните, что слишком тугое его закрепление вокруг шеи может препятствовать венозному оттоку крови из сосудов головы и усилить отек;
2) примените оксигенотерапию, если она показана (через маску с потоком 15 л/мин);
3) в случае наличия симптомов гиповолемического шока, вызванного вероятно внутренним кровотечением приоритетом является быстрый транспорт пациента в больницу для оперативного лечения. Контролируйте состояние больного в процессе инфузионной терапии до момента госпитализации. Переливание слишком большого объема жидкости может увеличить объем кровопотери и затруднить хирургическую остановку кровотечения.
4) если вы констатировали нарушение проходимости дыхательных путей или результат по шкале Глазго ≤8 баллов → проведите интубацию трахеи;
5) перед транспортировкой уложите больного на спину на доске (жестких носилках) с немного приподнятым головным концом (макс. 30°), ремнями на доске стабилизируйте пациента с нейтральным положением шеи.

Рисунок 23.8-3. Одевание жесткого воротника, стабилизирующего голову и шею
Порядок действий в карете скорой помощи и в больнице
1. Повторяйте оценку состояния пациента, поддерживайте проходимость дыхательных путей (если результат по шкале Глазго ≤8 баллов — проведите интубацию трахеи, если раньше это не было сделано), поддерживайте фиксированное положение шейного отдела позвоночника, продолжайте оксигенотерапию и введение жидкости, если показано.
2. Следите за дыханием и функцией сердца (брадикардия и брадипноэ являются симптомами повышенного внутричерепного давления); при коме лучше всего непрерывно следить за ЭКГ и SaO2 (пульсоксиметрия). С помощью глюкометра оцените уровеь гликемии.
3. Контролируйте состояние жизненно важных органов.
4. Проведите неврологическое обследование. Обратите внимание на возможные гематомы на сосцевидных отростках за ушами, «симптом очков», а также на подтекание жидкости из носа или ушей.
5. Необходима консультация хирурга и госпитализация в нейрохирургическое отделение.
6. Дополнительные методы обследования
1) визуализирующие методы иследования — КТ головы без введения контраста или МРТ, с возможным исследованием позвоночника; другие обследования в зависимости от вида сопутствующих травм;
2) лабораторные обследования — общий клинический анализ крови, концентрация электролитов и глюкозы в сыворотке крови, параметры свёртываемости крови, анализ газов артериальной крови.
7. В случае диагностики повышенного внутричерепного давления провидите соответствующее лечение →разд. 2.29.
8. В случае показаний (повреждение черепа, травма головного мозга, внутричерепная гематома) → направьте пациента к нейрохирургу (если ближайшее отделение нейрохирургии находится далеко от места происшествия — рассмотрите вопрос о транспортировке санавиацией).
× Закрыть
В Прилузском районе произошла нелепая и трагическая история. Пятиклассница Гурьевской школы получила травму во время спортивных занятий. Футбольный мяч, запущенный другим учеником, угодил ей в голову. Через несколько дней школьница впала в кому и умерла.
Как рассказала «Трибуне» мать умершей девочки Оксана Зизганова, ее дочь очень любила спорт. Зимой Ира бегала на лыжах, занимала призовые места в районных соревнованиях, а летом играла в футбол…
Ирине Зизгановой было всего 12 лет.
Содержание
Директор школы: без комментариев
Родственники девочки ходили в школу, дабы узнать, что же произошло в тот роковой день. Директор школы им тогда рассказала, что мячом попали на занятии в спортзале: мол, ребята обычно занимаются на улице на спортивной площадке, а когда погода плохая – в спортзале. Спортивную секцию в Гурьевской школе ведет приходящий учитель физкультуры из Объячевской спортшколы.
– Мы с сестрой ходили к этому тренеру. Он сказал, что случай такой был, но удар был не сильный и прошел по касательной. После этого он подходил к Ире, и все было нормально. Она, по его словам, даже смогла продолжить игру, – рассказывает Оксана Николаевна. – При этом тренер сообщил, что игра была на улице. Значит, появилось расхождение в показаниях преподавателей. Мы полагаем, что был сильный удар, а травму она получила все-таки на уроке физкультуры.
– Почему вы так считаете?
– Во-первых, одна девочка на девятый день после смерти призналась, что Ире попали мячом на уроке физкультуры, она от удара упала и плакала, а физрук ее успокаивал. А во-вторых, Ира сама об этом мне рассказывала.
Когда мы, родственники, опросили штатного физрука, он ответил, что ничего подобного не было. Я понимаю, что в спорте без травм не бывает. Но я не понимаю другого: почему в школе это скрывают?! – возмущается Оксана Николаевна.
Корреспондент «Трибуны» обратилась с вопросом к директору Гурьевской школы Любови Потаповой: что она может пояснить про травму на уроке физкультуры?
– Никаких комментариев для газеты я давать не буду! Потому что тем, кому положено, я уже ответила, – категорически заявила директор.
Диагноз по телефону
Удар мячом по голове 12-летняя школьница получила 15 мая, но в тот день родителям ничего не рассказала. На следующий день к вечеру у девочки опух правый глаз. Только тогда она сообщила, что случилось на физкультуре.
17 мая бабушка повела девочку в Гурьевский ФАП. Оказалось, что фельдшер в отпуске, ее заменял другой медработник. Она осмотрела Иру, затем позвонила в Летку педиатру, чтобы проконсультироваться. По телефону ей посоветовали назначить глазные капли, мазь и «Супрастин».
– Почему девочку не отправили к хирургу, окулисту?
– Возможно, медики подумали: фингал – пустяк, так пройдет. А после смерти дочери они стали утверждать, что якобы отправляли нас к окулисту, но мы отказались. Но такого не было! На руках у нас нет направления к узким специалистам. В ФАПе, видя всю серьезность ситуации, должны были организовать госпитализацию, а если бы мы от этого отказались, взять с нас официальный отказ. Мы же никаких документов не подписывали.
Девочку вынесли на руках
Болела Ирина неделю. С опухшим глазом лежала не в больнице, а дома. Потом ее выписали, дали справку, освободили только от физкультуры. Также порекомендовали продолжить ранее назначенный курс лечения.
После выписки состояние девочки ухудшилось: начались сильные головные боли, высокая температура, рвота. Родственники снова обратились за медицинской помощью в местный ФАП. Но, по словам Зизгановой, медработник сослалась на занятость и не смогла подойти. И предложила везти больную девочку самостоятельно в Летку.
Родственникам пришлось нанимать частника. Девочка на ногах уже не стояла, из дома ее пришлось выносить на руках. Когда Иру доставили в Летскую больницу, хирург обследовал ее и сразу определил, что ситуация очень серьезная. Он сам поехал сопровождать на «скорой» девочку до Объячево.
– В Объячевской больнице Иру положили в реанимацию. Но как могут в районной больнице провести серьезное обследование, если там нет нужного медицинского оборудования? Мы просили, чтобы ее сразу везли в Сыктывкар. Врачи сказали, что якобы «город не берет», поскольку состояние у девочки не критичное. Хотя у Иры была уже невнятная речь, она не могла толком шевелиться, – вспоминают родственники девочки.
– Это все было в субботу, 26 мая, – продолжают они. – В воскресенье утром в Объячево сказали, что опять будут обследовать. В итоге по результатам обследования все-таки приняли решение госпитализировать Иру в Коми республиканскую больницу. Потом звонили туда каждые два часа, узнавали, а «скорая» все ехала… Кто и как передавал информацию, непонятно. Из Сыктывкара приехала обычная «скорая», хотя должны были выслать реанимобиль. Тем временем Ира впала кому. Утром в понедельник ее увезли, она была без сознания. Сделали операцию, но было поздно. На следующий день дочка умерла…
Вскрытие показало
После инцидента делом занялся Следственный отдел по Прилузскому району. Рассмотрев материалы проверки по факту смерти 12-летней девочки, следователь вынес решение об отказе в возбуждении уголовного дела за отсутствием события преступления.
– Я же не утверждаю, что мою дочь преднамеренно убили на уроке. Но то, что в селе нет качественного медицинского обслуживания – это факт. С самого начала и до конца – бездействие, безразличие медиков. Если бы сразу поставили правильный диагноз, назначили необходимое лечение, моя дочь сейчас была бы жива. А врачи пустили дело на самотек, не оценив степени тяжести ее состояния. Травма глаза привела к тяжелым осложнениям. Вскрытие показало: причиной смерти стал отек головного мозга. Жаловаться на врачей бесполезно, добиться справедливости сложно. Но ведь невозможно смириться со смертью ребенка!..
Оксана Николаевна написала заявление в прокуратуру и надеется на объективное расследование.
Екатерина МАКАРОВА, Прилузский район.
17.12.2019 12:10Автор Анна Елкина, опубликовано в сетевом издании «76.ру» 7 декабря 2019 года
Полезный разговор с доктором из Ярославской детской клинической больницы.
Как уберечь себя и ребенка от травм зимой? Какие могут быть последствия, если даже просто ударился головой? И какую первую помощь можно оказать пострадавшему? Обо всём этом говорим сегодня с врачом-нейрохирургом Ярославской областной клинической детской больницы Дмитрием Шелкошвеевым.
— Рано или поздно зима в Ярославле начнётся. С ледяными тротуарами, наледью, припорошённой снегом. Ну вы поняли. Люди начинают падать, ушибаться, ломать руки и ноги. Насколько опасные случаи от банального «поскользнулся на льду» встречались в практике? Можно ли обезопасить себя, надев побольше одежды, упав на бочок, сгруппировавшись?
— Да, каждый год с наступлением холодов в приёмном покое многих больниц значительно возрастает количество пациентов, обратившихся с какой-либо травмой. Особенно опасны подобные травмы для маленьких детей, пожилых людей ввиду особенностей строения организма и обменных процессов в нем. К сожалению, порой банальное «поскользнулся на улице» может закончиться госпитализацией, а то и немедленной операцией для спасения жизни. Из последнего, что приходит на память: мальчик — 13 лет — упал на улице, ударился затылком, после заболела голова, немного стало подташнивать. С родителями обратился в детскую областную больницу, его осмотрели нейрохирург и невролог и выявили внутричерепную гематому, потребовавшую срочной операции. А казалось бы, просто упал на улице, из жалоб «заболела голова, начало подташнивать». К счастью, тогда все закончилось хорошо.
Как избежать этого? Постараться защитить при падении свою голову, не пытаться выставлять перед собой руки в надежде принять весь удар на них. Это может закончиться переломом. Но, как это обычно случается, когда ты падаешь на льду, не успеваешь даже сообразить, что произошло.
— Какую первую помощь можно оказать человеку, пострадавшему на улице? Если помните, у нас в прошлом году был страшный случай, когда женщине глыбами льда пробило спину, и теперь у неё парализовало нижнюю часть тела.
— Да, случившееся с женщиной ужасно. Если вы видите упавшего перед вами человека, который после падения не может самостоятельно подняться, выглядит потерянным или, наоборот, очень беспокоен, то лучшим вариантом будет вызвать скорую и остаться рядом до ее приезда. При наличии открытой раны постараться зажать/прижать чем-либо. Попытки самостоятельно переместить человека порой могут только усугубить тяжесть травмы. К счастью, большинство упавших все-таки отделывается только синяками.
— Правда ли, что ходить зимой без шапки — опасно? Как раньше родители говорили: не ходи без шапки, уши застудишь, оглохнешь, или менингит будет.
— К советам родителей стоит прислушиваться. Как уже говорил, дети, пожилые люди — наиболее частые пациенты больниц. Например, ребенок, гулявший без шапки и «простудивший свои уши» (отит), при не начатом вовремя лечении действительно может попасть в больницу с уже случившимся осложнением в виде менингита. Что такое менингит и чем он опасен, про это, думаю, знает практически каждый. Потому стоит максимально беречь свой организм и не искать себе неприятностей на ровном месте. К тому же шапка может смягчить удар при падении, что тоже немаловажно.
— Есть такой диагноз «черепно-мозговая травма». Его часто можно заработать даже в школе на уроке физкультуры, если мяч в голову попадёт. Какие скрытые опасности у этого заболевания? Чем оно грозит?
— За диагнозом «черепно-мозговая травма» скрывается множество различных заболеваний. От банального сотрясения головного мозга, лечением которого является правильный охранительный режим и при необходимости симптоматическая нейровосстановительная терапия, до ушиба головного мозга различной степени тяжести, порой требующего оперативного лечения. Чем тяжелее травма, тем больше страдает головной мозг, тем больше требуется приложить сил к его восстановлению. К сожалению, медицина не безгранична, и ее возможности тоже конечны. Самое неприятное и опасное, что новые симптомы или осложнения могут развиться в течение нескольких часов, а порой и дней после травмы. Первые 24 часа являются самыми важными. Немедленно обратиться в больницу стоит при нарастающей сонливости человека, появлении тошноты, многократной рвоты, нарастающей головной боли, появлении судорог, спутанности речи, увеличении размеров одного из зрачков, нарушении дыхания, пульса. Особую сложность составляет диагностика ЧМТ у маленьких детей, так как ребенок еще не может самостоятельно рассказать, что его беспокоит. В таких случаях мы обычно уделяем максимум внимания рассказу мамы о том, изменилось ли что-то в поведении ребенка после травмы. Это помогает нам диагностировать заболевание на самых ранних этапах его проявления и предотвратить нежелательные последствия.
— Какие самые распространённые травмы детей на детских площадках встречались в вашей практике? Мы слышали про компрессионные переломы, просто переломы. Как родителям вести себя в первые минуты ЧП?
— Самые частые травмы на детских площадках — да, все те же переломы, черепно-мозговые травмы, повреждения внутренних органов. Тяжесть травмы зависит в основном от высоты падения и того, на какую поверхность приземлился ребенок. Падение с одной и той же высоты на асфальт может быть болезненным, но не опасным, а падение на какую-либо выступающую конструкцию несет в себе гораздо больше неприятностей. По поводу рекомендаций и поведения — надо отталкиваться от состояния и поведения ребенка. Но не стоит забывать, что ребенок — это не маленький взрослый, его организм имеет множество отличий в своей работе, следовательно, ряд заболеваний может протекать совершенно не типично. Нахождение на детской площадке — это как раз тот случай, когда большое количество одежды может защитить человека от серьезных травм. Благо, сейчас в магазинах огромный выбор различной одежды и средств защиты.
— Раньше во дворах стояли очень простые железные конструкции. Сейчас это сложные городки с возможностью висеть, лазать, кататься на тарзанке. Стало ли больше у детей травм, связанных с конструкциями этих качелей?
— Я нормально отношусь к детским городкам. Не будь их, дети все равно найдут места, где можно карабкаться, бегать, прыгать. Это нормально, на то они и дети. Просто не стоит забывать, что детская площадка — место повышенного травматизма, и внимательно смотреть за ребенком, когда он там. Не стоит приводить туда уж слишком маленьких детей.
Возросло ли количество травм? Сложно ответить, думаю, сейчас благодаря развитию медицинской помощи и пропаганде в СМИ люди стали чаще обращаться в больницы после какой-либо травмы, это и правильно. Сидеть дома до последнего, надеясь на авось, не стоит.
Отдельного внимания заслуживают катания на «ватрушках» с горок, посещение батутных центров. Часто после подобных развлечений дети получают травму позвоночника, перелом. Детские кости по своей плотности значительно отличаются от взрослых. Порой даже, казалось бы, несильный удар спиной заканчивается переломом. Диагностировать его сложно, ибо чаще всего единственным симптомом является локальная боль. Иногда дети рассказывают, что в момент травмы «будто бы перехватило дыхание». Если после падения ребенок жалуется на боль в спине и она не проходит в течение нескольких часов, то тогда стоит обратиться в больницу. Пропущенный, не получивший своего лечения перелом позвоночника опасен в дальнейшем постоянным болевым синдром и ранним началом дистрофических изменений позвоночника по типу остеохондроза.
Фото Александры Савельевой, Дмитрия Шелкошвеева и текст предоставлены ООО «Сеть городских порталов»

